📑 Indice dei Contenuti
Se hai superato i 45 anni, è molto probabile che la parola “prostata” sia entrata nel tuo vocabolario, spesso accompagnata da una sottile, o talvolta evidente, preoccupazione. Sapevi che il 50% degli uomini di 50 anni e quasi il 90% di quelli oltre gli 80 anni manifestano un ingrossamento della ghiandola prostatica? Questi numeri non devono allarmarti, ma invitarti a una vigilanza intelligente. Il vero problema non è l’ingrossamento in sé, che può essere benigno, ma distinguere tra una semplice ipertrofia e la potenziale presenza di un carcinoma. Per decenni, l’unica strada era spesso complessa: esami del PSA, esplorazione rettale, e, in caso di sospetto, una biopsia “alla cieca” o guidata da ecografia, procedure talvolta invasive e non sempre in grado di individuare i tumori più aggressivi. Questo approccio, pur essendo stato il gold standard, comportava il rischio di sovradiagnosi (trattare tumori insignificanti) o, peggio, di mancate diagnosi di lesioni clinicamente rilevanti. Fortunatamente, la medicina ha fatto passi da gigante. Oggi, esiste uno strumento diagnostico di precisione che sta rivoluzionando l’approccio alla salute prostatica: la Risonanza Magnetica Nucleare (RMN) multiparametrica prostata. Se hai un PSA elevato, una storia familiare, o semplicemente vuoi la massima chiarezza sullo stato della tua ghiandola prostatica senza ricorrere immediatamente a procedure invasive, questo articolo ti guiderà attraverso l’importanza cruciale di questo esame. Promettiamo che, al termine, avrai una visione completa, autorevole e rassicurante su come la RMN multiparametrica prostata possa essere il tuo migliore alleato per una diagnosi precoce, precisa e mirata, che fa la vera differenza tra intervenire in modo tempestivo e agire troppo tardi. Non è solo un esame; è la tua mappa dettagliata per il benessere prostatico.
Capitolo 1 – RMN Multiparametrica Prostata: Anatomia e Rivoluzione Tecnologica
Prima di addentrarci nei dettagli tecnici della RMN multiparametrica prostata, è fondamentale comprendere la ghiandola che stiamo esaminando: la prostata. È una piccola ghiandola, delle dimensioni di una noce in un giovane adulto, parte essenziale dell’apparato urogenitale maschile. Si trova strategicamente posizionata subito sotto la vescica e avvolge la porzione iniziale dell’uretra, il canale che trasporta l’urina fuori dal corpo. La sua funzione primaria è produrre un liquido che, miscelandosi con gli spermatozoi, forma il liquido seminale, supportando così il sistema riproduttivo maschile. Questa posizione anatomica cruciale spiega perché problemi prostatici, come l’ingrossamento o un’infiammazione, possano causare disturbi alla minzione e al flusso urinario.
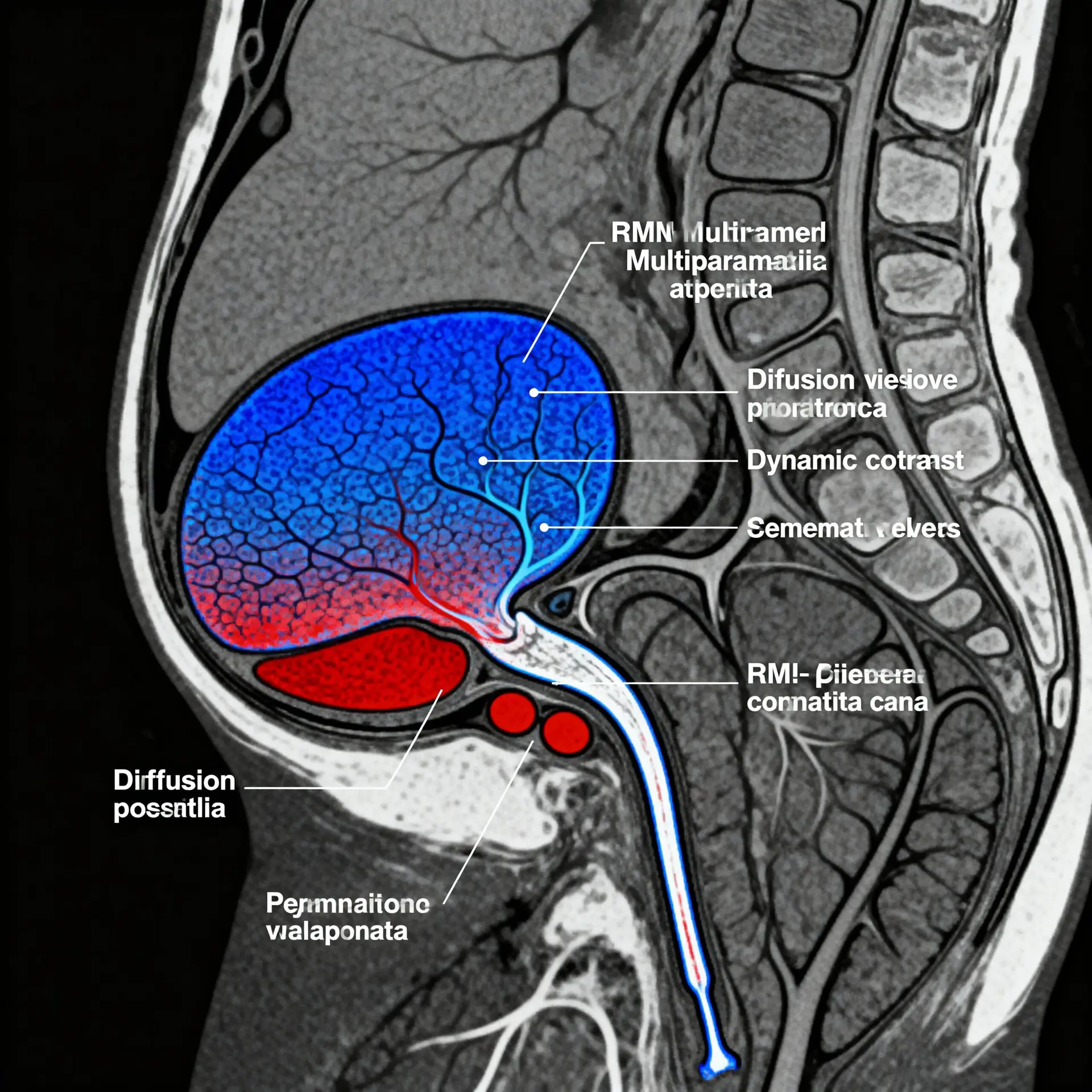
Tradizionalmente, per valutare lo stato della ghiandola prostatica, si usavano l’esplorazione rettale digitale e l’ecografia, spesso transrettale. Mentre l’ecografia fornisce un’immagine bidimensionale della struttura e delle dimensioni, non è in grado di distinguere con sufficiente precisione un tessuto benigno da un tumore maligno, soprattutto quelli di piccole dimensioni o non palpabili. Ed è qui che la RMN multiparametrica prostata entra in gioco, segnando una vera e propria rivoluzione tecnologica. Non si tratta di una “semplice” Risonanza Magnetica, ma di un esame avanzato che raccoglie informazioni da tre diverse “lenti” (parametri), offrendo un quadro molto più completo e dettagliato. Immaginate di dover individuare un piccolo seme nascosto in un campo: l’ecografia vi mostra la forma del campo; la RMN multiparametrica prostata vi mostra, contemporaneamente, dove il terreno è più compatto, dove c’è un eccesso di irrigazione e dove la crescita è anomala. In pratica, è un esame che non solo “vede” la lesione, ma ne analizza anche il comportamento biologico.
I tre parametri chiave della RMN multiparametrica prostata sono: T2 pesata, che valuta l’anatomia della prostata e l’integrità della capsula; la Diffusione (DWI), che misura il movimento delle molecole d’acqua nel tessuto, indicando aree di alta cellularità (tipiche dei tumori aggressivi); e la Perfusione (DCE), che analizza come il mezzo di contrasto entra ed esce dal tessuto, rivelando la vascolarizzazione anomala che alimenta le cellule cancerose. L’integrazione di questi tre parametri permette al radiologo esperto di assegnare un punteggio standardizzato, noto come sistema PI-RADS (Prostate Imaging Reporting and Data System). Questo punteggio, da 1 a 5, indica la probabilità che una lesione visibile sia un carcinoma clinicamente significativo. Un alto punteggio PI-RADS indirizza l’urologo verso una biopsia mirata, un approccio notevolmente più preciso rispetto alla tradizionale biopsia “random” o a settori. Questo significa meno biopsie inutili e più probabilità di trovare il tumore giusto, nel posto giusto, al momento giusto.
L’affidabilità di questa tecnica è straordinaria: essa ha una sensibilità e specificità molto elevate nell’identificare i tumori prostatici di grado intermedio e alto. Questo la rende uno strumento di competenza e autorevolezza senza pari, cruciale nel percorso diagnostico. La sua capacità di identificare la posizione e l’aggressività delle lesioni ha trasformato la gestione del paziente, riducendo l’ansia e permettendo all’urologo di personalizzare il piano terapeutico, che sia la sorveglianza attiva, la radioterapia o l’intervento chirurgico.
Fine della Prima Parte. Ti prego di richiedere le sezioni rimanenti per completare l’articolo come da tue specifiche.

